川崎病について
■川崎病とは
全身の血管の炎症によって様々な症状が出現する、乳幼児に特有の病気です。2025年時点での最新の日本の統計では、6歳未満での発症が川崎病患者全体の約93%を占めており、5歳未満のこども1000人に対して約2.5人の頻度、年間では約1.2万人が川崎病を発症しています。この病気の原因ははっきりしていませんが、ウイルスや細菌に感染したことがきっかけで免疫反応(体外の異物から、からだを守ろうとする反応)が異常に活性化し、サイトカインという炎症物質が大量に産生されることで全身の血管に炎症が引き起こされ様々な症状が出現するのではないかと考えられています。
このように川崎病は決してめずらしいものではありませんが、実は注意が必要な病気です。その理由は「心臓の血管(冠動脈)に後遺症を残すことがある」からです。そして後遺症が残らないようにするためには、できるだけ早めに治療を開始することが大切です。したがって、ご家族が川崎病のことを知っておくことは、こどもの早期受診と早期治療につながりますので大変重要となります。
■川崎病の症状と診断について
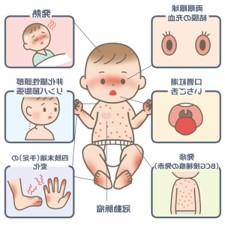
川崎病はその特徴的な症状で診断されます。以下の6つの症状のうち5つ以上を認める場合に川崎病と診断されます。ただし、症状が5つ以上認めていなくても、川崎病と考えて治療を開始することがあります(不全型川崎病)。
- 発熱(解熱薬で下がりにくく、不機嫌なことが多い)
- からだに赤いぶつぶつが出る(不定型発疹)
- 両方の白目のところが赤くなる(眼球結膜充血)
- 唇や舌が赤くなる(口唇口腔粘膜発赤)
- 首のリンパ節が腫れる(頸部リンパ節腫脹)
- 手のひらや足の裏が赤くなり指先が腫れる(手指紅斑腫脹)
これらの主要な症状以外に、BCG予防接種部位が赤くなる、嘔吐下痢症状、腹痛、風邪症状、関節痛なども、全身に起こる血管の炎症のため引き起こされることがあり、川崎病の診断において参考になります。
また、川崎病に似た症状を有する病気に、溶血連鎖球菌感染症、アデノウイルス感染症、エルシニア感染症、マイコプラズマ感染症、若年性特発性関節炎などがありますが、川崎病が疑われた時点でこれらの病気にかかっていないかもチェックするようにしています。
■川崎病に対する検査
血液検査や尿検査で全身の炎症を疑わせるような異常値が出てきます。特に、白血球数、炎症反応(CRP)、尿中白血球などは比較的鋭敏な検査です。他にも、肝酵素値、血液ナトリウム値、血液アルブミン値なども参考になります。また、これらの血液検査データの推移は川崎病への治療が効いているかどうかの判断材料にもなりますので、川崎病で治療する場合には数日に1回の採血評価が必要になります(治療に抵抗性のある患児では連日の採血を実施することもあります)。
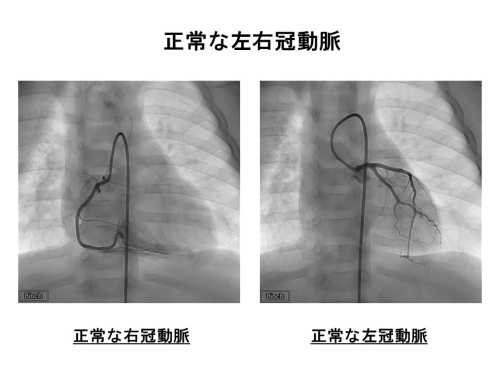
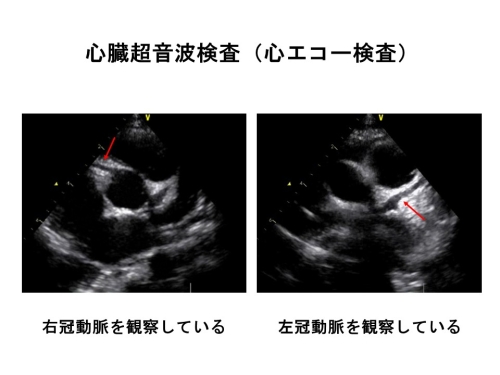
また、川崎病では冠動脈に後遺症を残すおそれがありますので、冠動脈に悪影響が起きていないか、入院中は小児循環器科医が心臓超音波検査で頻回に心臓をチェックしています。心臓超音波検査で冠動脈やその周辺に気になるサインが見られる場合は、通常よりも治療を前倒しにして血管炎の早期終息を図ることもあります。
■川崎病の治療と入院期間
実は、川崎病は2週間から1ヶ月程度で自然に解熱していきます。しかし、自然に熱が下がるのをのんびり待っていてはいけません。というのも、血管炎で川崎病の症状が出ている期間が長ければ長いほど、冠動脈にダメージが生じて後遺症が残る可能性が高くなるからです。なので、川崎病と診断されたらすぐに血管の炎症を抑える治療が必要になります。また、川崎病かどうか判断が難しいときも、もし川崎病だった場合には冠動脈に後遺症が残る可能性が高くなるため、川崎病として治療を先行することがあります。
川崎病の治療としては、ガンマグロブリン点滴とアスピリンの内服が最初に行われます。ガンマグロブリンとは、献血で採取した血液中の免疫グロブリンという成分を抽出した血液製剤です。なので、この治療は「輸血治療」ということになります。ただし川崎病では、ガンマグロブリン点滴を受けなかった方は点滴治療を受けた方より「20倍以上の確率で冠動脈に後遺症を生じる」ことが統計上わかっています、なので、輸血のリスク(ウイルス感染症やアレルギーのリスク)はゼロではありませんが、心臓後遺症を回避するメリットの方が大きいので、川崎病ではガンマグロブリン点滴をきちんと受けることが大切です。
初回のグロブリン点滴で約75%の患児では血管炎症状が消失し快方に向かいます。しかし残りの25%の患児では治療効果が見られません。その場合には、もう一度グロブリン点滴を実施することが多いですが、他にもインフリキシマブ、ステロイド、シクロスポリンなどの薬剤を使用して血管炎を抑え込みます。ただし、これらの薬剤でも血管炎を抑え込めない患児が少なからずいます。そのような場合は血漿交換療法という治療を実施します。この血漿交換療法は血液透析と似ているのですが、太い点滴を用いて血液をいったん体外に取り出し、血液の中の血漿成分(この中にサイトカインがたくさん含まれています)をアルブミン血液製剤(輸血製剤の一種)に置き換えて体内へ戻す、という治療法です。血漿交換療法は大がかりで少なからず身体的負担をかけますが効果は非常に大きいため、点滴薬剤で血管炎を抑え込めない場合の最終手段という位置づけで実施しています。小児循環器内科では2018年からの7年間で計13例の川崎病血漿交換療法を実施していますが、血漿交換療法が必要であった患児については幸い冠動脈後遺症が見られませんでした。血漿交換療法ならば絶対に後遺症が残らないというわけではありませんが、薬剤が効かない場合、治療の開始が遅く時間的猶予がない場合や冠動脈に異常が見られ始めている場合には血漿交換療法を積極的に選択することがあります。
川崎病の入院期間の目安ですが、1回のグロブリン点滴で治った場合で約10日前後、血漿交換療法を用いる場合は約20日前後です。冠動脈に異常が見られなかった場合は、アスピリンという血液をサラサラにするお薬を退院後約2か月間内服して終了となります。

■川崎病の冠動脈後遺症
川崎病治療で大切なことは、できる限り熱が出た日から「8日以内」に血管の炎症を抑えることです。というのも、発症して10日以上川崎病の血管炎が続く場合には冠動脈への悪影響が出やすいことが分かっているからです。ですが、中にはやはり治療に反応しにくい方もいますので、そのような方では特に頻回に心臓超音波検査を実施して冠動脈に悪い変化がないかどうかをチェックする必要があります。
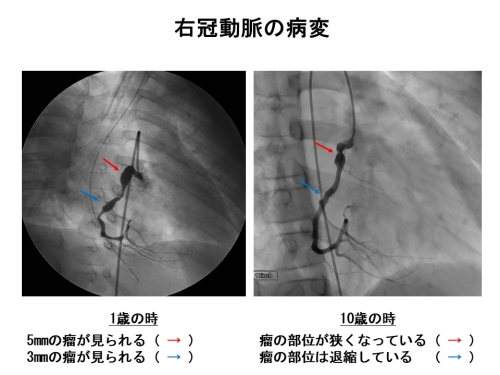
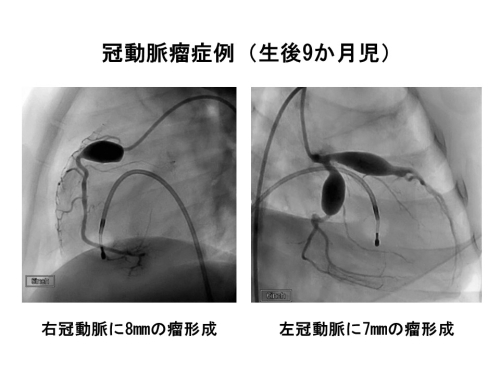
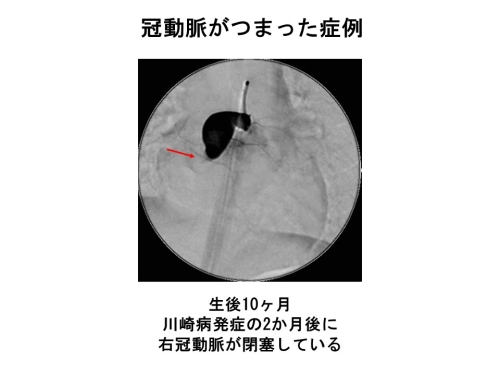
もし冠動脈に悪影響が出てしまうと、まず冠動脈は膨らみ始めます(血管径4mm未満の膨らみ)。もっとひどくなると瘤のような形となります(血管径4mm以上)。冠動脈の瘤の大きさが5mm以下だと元の太さに戻ることもありますが(退縮と言います)、6mm以上だと元の太さに戻らずに将来冠動脈が狭くなって狭心症や心筋梗塞が起こりやすくなります。ちなみに、2023年に発表された第27回川崎病全国調査では、2021年~2022年の2年間に21,930人のこどもたちが川崎病にかかっています。そのうち、冠動脈に瘤ができた方は115人(0.5%)、血管が細くなってしまった方は6人(0.03%)、心筋梗塞になった方が1人、そして大変残念ですが1人が亡くなっています。
もし、心臓の血管に後遺症が残った場合には、長期間にわたってアスピリンやワーファリンという血をサラサラにするお薬を飲みながら、定期的に心臓超音波検査を受ける必要があります。将来的に冠動脈が正常に戻れば内服を中止することができますが、瘤が残った場合や狭いところが残った場合には内服治療が長期間にわたり必要ですし、数年ごとに心臓カテーテル検査による冠動脈のチェックをしていく必要があります。中には運動制限を設けないといけない患児もいます。
参考文献)
第27回川崎病全国調査
文責 小児循環器内科 大西 達也